فیزیوتراپی -تمرین درمانی
اصلاح حرکت در مسیر زندگی سبزفیزیوتراپی -تمرین درمانی
اصلاح حرکت در مسیر زندگی سبزسمپاتکتومی (Sympathectomy)
قبل از توضیح سمپاتکتومی، ابتدا به طور مختصر به نقش سیستم عصبی خودکار (Autonomic nervous system) می پردازم.
دستگاه عصبی خودکار یا سیستم عصبی اتونوم (ANS) بخشی از سیستم عصبی محیطی (PNS) است و یک سیستم حرکتی محسوب می شود که فیبرهای حرکتی آن به عضلات صاف، عضله قلبی و غدد می روند.
سیستم عصبی اتونوم خود از دو قسمت تشکیل می گردد:
*دستگاه عصبی خودکار سمپاتیک (SANS)
*دستگاه عصبی خودکار پاراسمپاتیک (PANS)
تصویر زیر:

*تشکیلات مشبک (Reticular formation) ساقه مغزی
*هیپوتالاموس (Hypothalamus) که بخشی از دستگاه لیمبیک است. کنترل اصلی دستگاه اتونوم ازطریق هیپوتالاموس صورت می گیرد که آکسون هایی از آن به تشکیلات مشبک ساقه مغز و طناب نخاعی می روند. فیبرهایی که از هیپوتالاموس به نخاع می روند، روی عملکرد نورون های پیش عقده ای سمپاتیک و پاراسمپاتیک اثر می گذارند.
*بسیاری از بخش های دیگر دستگاه لیمبیک (Limbic system)
*مخ (Cerebrum)
*مخچه (Cerebellum)
*عقده های قاعده ای (Basal ganglia)
دستگاه عصبی سمپاتیک تحت تاثیر عواملی چون هیجان، استرس، ترس، درد و سرما تحریک می گردد که یک واکنش فیزیولوژیک عمومی سریع و تحریکی را در فرد به وجود می آورد. بنابراین سیستم عصبی سمپاتیک، موجود زنده را جهت انجام واکنش سریع آماده می کند. به عنوان مثال دستگاه عصبی سمپاتیک در شرایط خطر باعث افزایش ضربان قلب و افزایش جریان خون عضلات می گردد درحالی که میزان جریان خون در پوست و دستگاه گوارش را کاهش می دهد. دستگاه عصبی پاراسمپاتیک برخلاف دستگاه عصبی سمپاتیک باعث آرامش می شود و در اعمال روزمره به طور طبیعی و آرام نقش دارد.
عملکرد دستگاه عصبی سمپاتیک
برخی از اثرات سیستم عصبی سمپاتیک شامل موارد زیر است:
*افزایش قدرت انقباضی قلب
*افزایش تعداد ضربان قلب
*افزایش فشار خون
*تنگ شدن عروق خونی
*افزایش تعریق
*کاهش فعالیت دستگاه گوارش
*تحریک بخش مرکزی غده فوق کلیوی
*گشاد شدن برونش ها
*گشاد شدن مردمک چشم
*افزایش قند خون ازطریق افزایش میزان گلیکولیز
*افزایش فعالیت روانی
اجزاء دستگاه عصبی سمپاتیک
سیستم سمپاتیک شامل قسمت های زیر است:
*رشته های پیش عقده ای سمپاتیک (Preganglionic sympathetic fibers)
*رشته های پس عقده ای سمپاتیک (Postganglionic sympathetic fibers)
*عقده ها یا گانگلیون های سمپاتیک (Sympathetic ganglia) که دو نوع هستند:
**عقده ها در تنه سمپاتیک در دو طرف ستون فقرات
**عقده های فرعی دور از ستون فقرات
عقده های سمپاتیک در تصویر زیر:
عملکرد دستگاه عصبی پاراسمپاتیک
بعضی از اثرات سیستم عصبی پاراسمپاتیک شامل:
*کاهش ضربان فلب
*کاهش قدرت انقباضی فلب
*کاهش فشار خون
*تنگ شدن برونش ها
*افزایش فعالیت دستگاه گوارش
*انقباض یا تنگ شدن مردمک ها
سمپاتکتومی (Sympathectomy)
سمپاتکتومی یعنی قطع فیبرهای پیش عقده ای سمپاتیک یا حذف حداقل یک گانگلیون سمپاتیک ازطریق جراحی. سمپاتکتومی ممکن است به عنوان عمل جراحی بستری (ازطریق بی حسی عمومی) یا سرپایی (ازطریق بی حسی موضعی) انجام گردد. محل آن با توجه به مشکل بیمار ممکن است در نواحی گردنی، سینه ای یا کمری باشد.
موارد سمپاتکتومی
سمپاتکتومی ممکن است درارتباط با موارد زیر انجام شود:
*درد طولانی مدت
*تعریق شدید یا هیپرهیدروزیس (Hyperhidrosis)
*پدیده رینود (Raynaud's phenomenon)
*آنژین صدری (Angina pectoris) شدید
*افزایش فشار خون (Hypertension)
*بعضی از بیماری ها همانند آرتریت روماتوئید(RA) و بیماری بورگر (Buerger's disease) درارتباط با فعالیت های غیرطبیعی سیستم سمپاتیک
*تنگی عروق خونی در اندام تحتانی که باعث درد و لنگش متناوب می گردند
*دیستروفی رفلکسی سمپاتیک (Reflex sympathetic dystrophy) و کازالژی (Causalgia) که به عنوان یک سندرم درد منطقه ای پیچیده (Complex regional pain syndrome) شناخته می شوند.
تکنیک های سمپاتکتومی
بعضی از تکنیک های سمپاتکتومی شامل موارد زیر است:
*تکنیک رادیوفرکوئنسی از راه پوست (Percutaneous radiofrequency technique). در این روش تخریب گانگلیون بوسیله امواج رادیویی ازطریق الکترودهایی روی پوست صورت می گیرد.
*ازطریق اندوسکوپ (Endoscopic sympathectomy)
*پرتوهای لیزر (Laser Endoscopic Sympathectomy)
*سمپاتکومی شیمیایی (Chemical sympathectomy). قطع ارسال ایمپالس های عصبی سمپاتیک ازطریق یک عامل شیمیایی
زمانی که درمان های محافظه کارانه درارتباط با فعالیت های غیرطبیعی دستگاه عصبی سمپاتیک با شکست همراه گردد، ممکن است سمپاتکتومی انجام شود.
برخی از درمان های محافظه کارانه به هنگام افزایش فعالیت سیستم سمپاتیک عبارتنداز:
*پرهیزاز استرس
*دوری از عوامل محرک همانند هوای سرد
*درمان های دارویی
تئوری کنترل دریچه درد (Gate control theory of pain)
منظور از کنترل دریچه درد، تعدیل درد است که ممکن است باعث بلوکه شدن یا کاهش شدت درد گردد.
به طورکلی دو نوع کنترل دریچه درد وجود دارد:
*کنترل دریچه نخاعی (Spinal gate control)
*کنترل دریچه فوق نخاعی (Supraspinal gate control)
کنترل دریچه نخاعی (Spinal gate control)
اولین بار ملزاک (Melzack) و وال (Wall) در سال 1965 تعدیل انتقال درد را مطرح کردند که به کنترل دریچه یا دروازه (Gate control) معروف شد. این تئوری عنوان می کند که می توان ازطریق تحریک فیبرهای قطور که سرعت بیشتری نسبت به فیبرهای درد دارند، شدت درد را کاهش داد. فیبرهای قطور همانند A-بتا (A-beta fibers) و A-آلفا (A-alpha fibers) باعث تحریک سلول های مهاری ماده ژلاتینی (Substantia gelatinosa, or SG) می گردند و این سلول های ماده ژلاتینی با مهار پیش سیناپسی هر دو گروه فیبرهای آوران اولیه (فیبرهای کوچک و بزرگ) و همچنین مهار پس سیناپسی سلول های انتقالی اسپاینوتالامیک (T cells, or Spinothalamic transmission cells) از انتقال درد به مراکز بالاتر جلوگیری می کنند که نتیجه آن تعدیل درد است. بدین ترتیب از اثر فیبرهای درد A-دلتا و C بر سلول های انتقالی اسپاینوتالامیک کاسته می شود. این نوع از تعدیل درد در سطح نخاعی صورت می گیرد که به آن کنترل دریچه نخاعی (Spinal gate control) می گویند.
تصویر زیر:

برطبق تئوری فوق، سلول های مهاری ماده ژلاتینی به عنوان فیلتر یا دریچه عمل می کنند به نحوی که عدم فعالیت آنها باعث باز شدن دریچه و فعال شدن این سلول ها منجربه بسته شدن دریچه می گردد. این تئوری از این جهت حایز اهمیت است که می توان با اعمال تکنیک های درمانی ماساژ و کشش یا تحریکات الکتریکی از راه پوست (TENS) از شدت درد بیماران کاست.
کنترل دریچه فوق نخاعی (Supraspinal gate control)
به غیراز بسته شدن دریچه درد در سطح نخاعی ازطریق تحریک فیبرهای قطور، عوامل دیگری نیز باعث آنالژزی (Analgesia) و کاهش درد می گردند. برخی از عوامل فوق نخاعی که در سیستم ضد درد نقش دارند عبارتنداز:
*ماده خاکستری دور قناتی (Periaqueductal gray matter, or PAG)
*هسته رافه بزرگ (هسته سجافی بزرگ) (Nucleus raphe magnus, or NRM)
*هسته سرولئوس (Nucleus locus seruleus, or NLS, or NS)
*ماده خاکستری دور بطنی (Periventricular gray matter, or PVG) بطن سوم
*سیستم لیمبیک (Limbic system) به هنگام استرس (Stress) و هیجان
*رشته های راه هرمی یا راه کورتیکواسپاینال (Corticospinal tract)
تصویر زیر:

پیام های ورودی مختلف از قسمت های فوق نخاعی به شاخ خلفی (Posterior horn) نخاع می توانند باعث بسته شدن دریچه درد گردند. بنابراین اطلاعات ارسالی از سیستم عصبی مرکزی بالاتر از طناب نخاعی با اثر بر روی سلول های شاخ خلفی نخاع منجربه تعدیل درد می شوند و بدین ترتیب اطلاعات ورودی به نخاع قبل از اینکه توسط سطوح بالاتر درک یا حس گردند، مهار می شوند. این نوع از کنترل درد به عنوان یک سیستم کنترل مرکزی شناخته می شود که ازنظر اثرات درمانی بسیار مهم است. این سیستم ضد درد، هم درد حاد سوزنی را مهار می کند و هم در بلوکه کردن درد سوزشی آهسته موثر است.
مهار در شاخ خلفی نخاع در کنترل دریچه فوق نخاعی ممکن است درارتباط با اثرات زیر بر این سلول ها باشد:
*تحریک سلول های مهاری ماده ژلاتینی
*مهار مستقیم سلول های انتقالی اسپاینوتالامیک
مهمترین بخش هایی که درارتباط با کنترل دریچه فوق نخاعی شناسایی شده اند:
*ماده خاکستری دور قناتی (Periaqueductal gray matter, or PAG)
*هسته رافه یا سجافی بزرگ (Nucleus raphe magnus, or NRM)
*هسته لوکوس سرولئوس یا هسته سرولئوس (Nucleus locus seruleus, or NLS, or NS)
هسته رافه بزرگ یا سجافی بزرگ (Nucleus raphe magnus, or NRM) در قسمت تحتانی پل مغز و ناحیه فوقانی بصل النخاع قرار دارد. هسته رافه خود تحت تاثیر پیام های ورودی از ماده خاکستری دور قناتی (Periaqueductal gray matter, or PAG) و ماده خاکستری دور بطنی (PVG) بطن سوم است. ماده خاکستری دور قناتی همانند هسته رافه بزرگ نقش مهمی در کنترل درد دارد. این ماده (ماده خاکستری دور قناتی) در مغز میانی (مزانسفالون) در اطراف قنات سیلویوس (مجرای مغزی) واقع شده است. قنات سیلویوس که حاوی مایع مغزی-نخاعی است، بطن سوم را به بطن چهارم متصل می کند.
ماده میانجی ماده خاکستری دور قناتی به هسته رافه بزرگ، انکفالین است ولی نورون های هسته رافه بزرگ که به نخاع می روند حاوی سروتونین هستند.
هسته لوکوس سرولئوس یا هسته سرولئوس (Nucleus locus seruleus, or NLS, or NS) که در پل مغز قرار دارد یک مسیر نورآدرنرژیک است که به اندازه سیستم هسته رافه بزرگ به نخاع نیرومند است. احتمالا این مسیر ازطریق سیناپس مهاری مستقیم روی سلول های انتقالی اسپاینوتالامیک عمل می کند.
اثرات استرس و هیجان بر کاهش درد
سیستم لیمبیک یک عامل مهم در کاهش درد محسوب می شود. استرس و هیجان عامل تحریک دستگاه لیمبیک است. به هنگام استرس و هیجان، هسته قوسی (Arcuate nucleus) هیپوتالاموس که رشته های این هسته به ماده خاکستری دور قناتی (PAG) می روند، باعث آزاد کردن بتا-اندورفین می گردند.
بنابراین در شرایط خاص ممکن است با وجود آسیب شدید، دردی در آن وضعیت حس نگردد. سرباز مجروحی که در یک حالت خاص جنگی قرار گرفته به دلیل شرایط ویژه جنگ با وجود آسیب و ضایعه زیاد، درد چندانی حس نمی کند و دردش پس از رسیدن به موقعیت بهتر و ایمن حس می گردد. عدم احساس درد یا کاهش شدت درد در هنگام مسابقات و تمرینات ورزشی با وجود آسیب ورزشکار توسط بسیاری از آنها پس از بازی گزارش شده است.
نقش رشته های راه هرمی یا راه قشری-نخاعی (Corticospinal tract) در تعدیل درد
راه هرمی که از قشر مغز منشاء می گیرد با اثر بر نورون های حرکتی شاخ قدامی (آلفا و گاما موتور نورون ها) یا نورون های واسطه ای نخاع در کنترل حرکات اندام ها و تنه نقش دارند. ولی مطالعات انجام شده همچنین یک اثر ضد درد را به راه هرمی نسبت می دهند که ازطریق رشته هایی از راه هرمی صورت می گیرند. اهداف این رشته های راه هرمی به نواحی زیر است:
*هسته رافه بزرگ (ازطریق کولترال ها)
*هسته سرولئوس (ازطریق کولترال ها)
*نورون های واسطه ای مهاری شاخ خلفی نخاع جهت ایجاد مهار پیش سیناپسی روی نورون های آوران اولیه. بنابراین در هنگام فعالیت های فیزیکی، بسیاری از احساسات پیکری توسط رشته های راه هرمی مهار می گردند.
دستگاه شبه مرفینی مغز (Brain's opiate system)
بعضی از مهمترین مواد شبه مورفینی مغز عبارتنداز:
*انکفالین
*بتا اندورفین
*دینورفین
دینورفین به مقدار بسیار کم در دستگاه عصبی وجود دارد. اگر این ماده به درون دستگاه ضد درد تزریق شود، به میزان 200 برابر مرفین در تسکین درد موثر است. ماده خاکستری دور قناتی و ماده خاکستری دور بطنی دارای گیرنده های شبه مرفینی (اپیات) هستند. تزریق مقادیر کمی از مرفین به داخل ماده خاکستری دور قناتی و دور بطنی، یک عامل ضد درد بسیار قوی است. همچنین مرفین می تواند در نواحی دیگری چون هسته رافه بزرگ و شاخ های خلفی نخاع باعث آنالژزی (فقدان درد یا کاهش درد) گردد.
مسیر نورون های حسی محیطی در نخاع
انشعاب و مسیر نورون های حسی محیطی (Peripheral sensory neurons) در سیستم عصبی مرکزی (CNS):
مهمترین راه های صعودی در ارتباط با نورون های حسی محیطی (آوران های حسی) به طرف نخاع و مغز دو راه اصلی هستند:
*راه اسپاینوتالامیک (Spinothalamic tract)
*راه ستون پشتی-نوار داخلی (Dorsal column-medial lemniscus)
راه اسپاینوتالامیک (Spinothalamic tract). این راه بیشتر مربوط به حس درد، حرارت و حس لمس خام (لمس غیر دقیق) است. این راه در نخاع تقاطع می کنند و به طرف تالاموس رفته و درنهایت به قشر مغز می روند. قشر مغز در درک حس های مختلف نقش دارد.
راه ستون پشتی-نوار داخلی (Dorsal column-medial lemniscus). سیستم ستون خلفی-لمنیسکوس داخلی، بیشتر حس لمس دقیق، پروپریوسپشن (حس عمقی) و ارتعاش را انتقال می دهند. عموما وارد هسته های کونئاتوس (هسته بورداخ)، گراسیلیس (هسته گل) و هسته Z در بصل النخاع می شوند. اکثرا در بصل النخاع تقاطع می کنند و تحت عنوان لمنیسکوس داخلی صعود کرده، به تالاموس و سپس به قشر مغز می روند.
راه اسپاینوتالامیک در اینجا شرح داده شده است. برای درک راه ستون پشتی-لمنیسکوس داخلی هم اینجا کلیک کنید.
راه های صعودی که در انتقال سیگنال های حس عمقی غیرادراکی نقش دارند شامل راه های زیر هستند:
*راه اسپاینوسربلار پشتی
*راه کونئوسربلار
این دو راه به مخچه ختم می شوند و غیر متقاطع هستند (به نیمکره مخچه در همان طرف می روند). دو راه نخاعی-مخچه ای پشتی (اسپاینوسربلار خلفی) و کونئوسربلار در حس عمقی ناخودآگاه (غیر ادراکی) نقش دارند. اولی درارتباط با حس عمقی عضلات و مفاصل از اندام تحتانی و قسمت تحتانی تنه و دومی مربوط به حس عمقی از عضلات و مفاصل اندام فوقانی و ناحیه فوقانی تنه است.
راه های صعودی دیگر شامل:
*راه اسپاینورتیکولار (راه نخاعی-مشبکی). در این مسیر اطلاعات حسی از نخاع به تشکیلات مشبک (Reticular formation) ساقه مغزی می روند.
*راه اسپاینوتکتال. در امتداد راه اسپاینوتالامیک بوده که در ناحیه ساقه مغز از آن جدا شده و در کالیکولوس فوقانی که مربوط به کنترل حرکات چشم است پایان می یابند. کالیکولوس فوقانی (برجستگی فوقانی) در مغز میانی قرار دارد.
*راه اسپاینوسرویکال (راه نخاعی-گردنی). این راه در گربه ها به خوبی تکامل یافته است.
گانگلیون نخاعی (Spinal ganglion):
گانگلیون (عقده یا گره) ریشه خلفی نخاع محل تجمع جسم سلولی نورون های حسی محیطی است. عقده های نخاعی داخل یا نزدیک سوراخ های بین مهره ای (Intervertebral foramens) قرار می گیرند. هر عصب نخاعی از پیوند ریشه های خلفی و قدامی (Anterior and Posterior roots) در ناحیه سوراخ بین مهره ای ایجاد می شود.
گانگلیون نخاعی، ریشه های خلفی-قدامی، عصب نخاعی و فاسیکولوس ها در تصویر زیر:

هر گانگلیون ریشه خلفی درحدود 50 الی 100 هزار نورون یک قطبی دارد (جهت شناخت انواع نورون ها ازنظر ساختمانی اینجا کلیک کنید). پیام های عصبی از محل گیرنده ها به فیبرهای عصبی و جسم سلولی انتقال می یابد تا از این طریق به نخاع منتقل شود. اجسام سلولی ممکن است در اثر فشارهای ناشی از یک دیسک بین مهره ای فتق یافته یا تومورها تحریک شوند و باعث احساس های ناخوشایندی چون درد و سوزش گردند.
مسیرهای فیبرهای حسی از ریشه های نخاعی به داخل طناب نخاعی:
فیبرهای حسی قبل از ورود به داخل نخاع به دسته هایی تقسیم می شوند:
*رشته های کوچک (بیشتر مربوط به راه اسپاینوتالامیک) که هر یک خود به شاخه های صعودی و نزولی تقسیم می گردند.
*رشته های بزرگ ( بیشتر درارتباط با مسیر ستون خلفی-لمنیسکوس داخلی که دارای آوران های اولیه میلین دار ضخیم هستند). اکثر این رشته ها همانند رشته های کوچک هر یک به شاخه های صعودی و نزولی تقسیم می شوند. رشته های بزرگ به طناب خلفی وارد می شوند.
شاخه های صعودی و نزولی رشته های کوچک به سگمان های متعدد در لامیناهای نخاعی زیر می روند:
*ناحیه مارژینال (Marginal zone) در لامینای I
*ماده ژلاتینی (Substantia gelatinosa) در لامینای II
*لامینای V . بعضی از رشته های A-دلتا به این قسمت وارد می شوند
لامیناهای نخاعی در تصویر زیر:
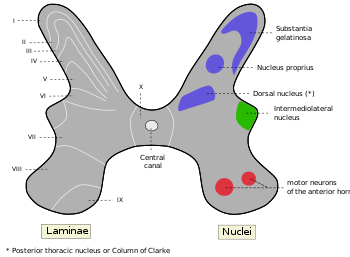
بسیاری از فیبرهای نوع C که درد آهسته (درد مزمن یا درد سوزشی) را با سرعت نیم الی دو متر در ثانیه انتقال می دهند، در لامیناهای I و II پایان می یابند. فیبرهای C فاقد میلین هستند. فیبرهای A-دلتا که در لامینای I و V ختم می شوند در انتقال درد سریع (درد حاد یا سوزنی) با سرعت 15 الی 30 متر در ثانیه نقش دارند. این فیبرهای اخیر دارای میلین ظریف هستند.
شاخه های نزولی رشته های بزرگ به ماده خاکستری نخاع در 3 الی 6 سگمان وارد می گردند. شاخه های صعودی به هسته های کونئاتوس و گراسیلیس در بصل النخاع می روند که با شروع مسیر طولانی خود کولترال هایی به ماده خاکستری می دهند.
